Co znajdziesz w artykule?
Insulinooporność jest stanem zmniejszonego działania insuliny na tkanki docelowe, mimo prawidłowego lub podwyższonego stężenia insuliny w surowicy krwi. Może mieć charakter pierwotny lub wtórny, przebiegać w sposób utajony lub ujawniać się poprzez rozmaite zaburzenia. Takie jak: zaburzenia gospodarki węglowodanowej, hipercholesterolemia, hipertriglicerydemia, otyłość typu androidalnego, nadciśnienie tętnicze czy hiperurykemia. Bardzo często towarzyszy wielu innym chorobom: endokrynopatii, zespołowi policystycznych jajników (PCOS) oraz chorobom naczyń wieńcowych.
dr n. med. Marta Bednarek
Mechanizmy insulinooporności
są bardzo różne i mogą być spowodowane na przykład nieprawidłową budową cząsteczek insuliny, obecnością we krwi przeciwciał wiążących cząsteczki prawidłowej insuliny, zwiększoną degradacją insuliny. Albo obecnością hormonów o działaniu przeciwstawnym (kortyzol, glukagon, hormon wzrostu, hormony tarczycy czy androgeny). Czasami indulinooporność związana jest ze zmniejszoną liczbą receptorów insulinowych.
Insulinooporność bardzo często towarzyszy hiperkortyzolemii, czyli namiarowi glikokortykosteroidów. Objawia się ona otyłością, nadciśnieniem tętniczym, trądzikiem, hirsutyzmem oraz objawami neuropsychiatrycznymi (depresja, chwiejność emocjonalna, brak miesiączki).
Insulinooporność określa się za pomocą wielu metod. Wśród nich najlepszym wydaje się wyznaczenie współczynnika insulinemia/glikemia lub wskaźnik HOMA-IR (Homeostasis Model Assesment) w warunkach podstawowych.
Współczynnik insulinemia/glikemia obliczany jest jako iloraz stężenia insuliny (mj./l) i glukozy we krwi (mg/dl). Wartość większa niż 0,3 oznacza insulinooporność. Wskaźnik HOMA-IR to model matematyczny, który oblicza się według wzoru: R = insulinemia na czczo (mU/ml) x glikemia na czczo (mmol/l)/22,5. Wartość R>0,91±0,38 wskazuje na insulinooporność.
Insulinooporność bardzo często towarzyszy hiperkortyzolemii, czyli namiarowi glikokortykosteroidów. Objawia się ona otyłością, nadciśnieniem tętniczym, trądzikiem, hirsutyzmem oraz objawami neuropsychiatrycznymi (depresja, chwiejność emocjonalna, brak miesiączki).
Zespół policystycznych jajników
Już na początku lat 80. zaobserwowano, że insulinooporność i podwyższone stężenie insuliny mogą być istotnym elementem w patogenezie zespołu policystycznych jajników (PCOS – polycystic ovary syndrom). Około 50% pacjentek, u których stwierdzono PCOS, cierpi na te zaburzenia, przy czym częściej występują one u kobiet otyłych. Insulinooporność tkanki mięśniowej i tłuszczowej u otyłych powoduje wyrównawczy wzrost syntezy insuliny i stan hiperinsulinemii.
Ta z kolei powoduje wzrost aktywności osi przysadka–podwzgórze–nadnercza. Co skutkuje wzrostem wytwarzania i stężenia androgenów nadnerczowych w surowicy, szczególnie u otyłych kobiet.
Innymi efektami działania podwyższonego stężenia insuliny na jajniki są: zwiększona odpowiedź na gonadotropiny, prawdopodobnie przez wzrost liczby receptorów dla hormonu luteinizującego (LH – luteinizing hormone). Także dla insulinopodobnego czynnika wzrostu 1 (IGF-1 – insulin-like growth hormon 1).
Powoduje to wzrost produkcji androgenów oraz zwiększoną proliferację komórek tekalnych, wzrost aktywności 17-hydroksylazy oraz 17–20-liazy. Również wzrost ekspresji dehydrogenazy 3b-OH steroidowej w komórkach ziarnistych jajnika.
Zwiększone stężenie insuliny hamuje syntezę globuliny wiążącej hormony płciowe (SHBG – sex hormone binding globulin). Co w efekcie prowadzi do zwiększonego stężenia frakcji wolnego testosteronu w surowicy — tego, który jest czynny biologicznie.
Mimo licznych dowodów na udział insuliny w patogenezie zaburzeń hormonalnych w otyłości i PCOS nie do końca wyjaśniono, czy insulinooporność i hiperinsulinemia są jedynymi czynnikami odpowiedzialnymi za występowanie hiperandrogenizmu i niskiego stężenia SHBG w tych zespołach.
Wielu autorów ostatnich badań podkreśla występowanie PCOS u predysponowanych genetycznie kobiet po zadziałaniu czynnika inicjującego, takiego jak otyłość czy hiperinsulinemia.
Hiperprolaktynemia jest stanem,
w którym dochodzi do wzrostu stężenia prolaktyny ponad wartości referencyjne. Może on powodować zaburzenia miesiączkowania u kobiet, a u mężczyzn oprócz mlekotoku, impotencję lub obniżenie libido.
Niektóre badania sugerują, że z uwagi na strukturalne podobieństwo prolaktyny i hormonu wzrostu wraz z hiperprolaktynemią może współistnieć insulinooporność z zaburzeniami gospodarki węglowodanowej. Jako przyczynę takiego stanu wymienia się mechanizm down-regulation receptorów insulinowych. Jak również wzrost stężenia wolnych kwasów tłuszczowych.
W hiperprolaktynemii dochodzi do wzrostu stężenia prolaktyny ponad wartości referencyjne. Może on powodować zaburzenia miesiączkowania u kobiet, a u mężczyzn oprócz mlekotoku, impotencję lub obniżenie libido.
Skuteczne leczenie przywraca prawidłową wrażliwość tkanek obwodowych na insulinę i zmniejsza ryzyko występowania chorób sercowo-naczyniowych w przyszłości.
Efekt ten nie zależy ani od androgenemii, ani od masy ciała. Ponadto u kobiet z zespołem policystycznych jajników i prawidłową masą ciała z towarzyszącym nieznacznie podwyższonym stężeniem prolaktyny występuje większe ryzyko insulinooporności niż u kobiet z normoprolaktynemią.
Udało się udowodnić, że w stanach tyreotoksykozy dochodzi do nasilenia obwodowej, w tym również wątrobowej, insulinooporności. Ponadto pod wpływem hormonów tarczycy dochodzi do wzrostu produkcji glukozy dzięki nasileniu procesu glukoneogenezy i glikogenolizy w wątrobie.
Nadmiar hormonów tarczycy powoduje także zwiększone wchłanianie glukozy z przewodu pokarmowego. Prawdopodobnie będące skutkiem przyspieszonego opróżniania żołądka i wzrostu przepływu krwi w krążeniu wrotnym. U osób z nadczynnością tarczycy za wystąpienie nieprawidłowej tolerancji glukozy lub zmianę przebiegu istniejącej już cukrzycy odpowiedzialne są zarówno obniżenie obwodowej wrażliwości na insulinę, jak i zaburzone wydzielanie insuliny.
Pierwotna nadczynność przytarczyc
jest chorobą, w której nadmiar parathormonu (PTH, parathormone) prowadzi do hiperkalcemii. W jej obrazie występują: nawrotowa kamica nerkowa, nawrotowa choroba wrzodowa żołądka i dwunastnicy, kamica dróg żółciowych, ostre lub przewlekłe zapalenie trzustki, depresja, osteoporoza czy nadciśnienie tętnicze.
Insulinooporność tkanek i związane z nią nieprawidłowe oddziaływanie insuliny – niezależnie od jej mechanizmu – stanowi coraz częstszy problem, z jakim spotyka się lekarz w swojej pracy.
Cukrzyca występuje u około 8% chorych z pierwotną nadczynnością przytarczyc; a w populacji pacjentów z cukrzycą pierwotną nadczynność przytarczyc u około 1%. Prawdopodobnie to właśnie długotrwały stan hiperkalcemii i hipofofatemii wyzwala insulinooporność, hiperinsulinemię oraz zmniejszenie liczby receptorów insulinowych. Badania naukowe dowodzą, że leczenie operacyjne we wczesnym stadium choroby powoduje unormowanie gospodarki węglowodanowej już w 8 tygodni po operacji.
Insulinooporność tkanek i związane z nią nieprawidłowe oddziaływanie insuliny – niezależnie od jej mechanizmu – stanowi coraz częstszy problem, z jakim spotyka się lekarz w swojej pracy. Istotne jest, aby nie tylko potrafił on wytypować pacjentów podejrzanych o ten rodzaj zaburzeń. Ale również był w stanie obiektywnie stwierdzić obecność tej patologii.
Zespół wielotorbielowatych jajników (PCOS)
jest najczęściej występującą endokrynopatią u kobiet w wieku rozrodczym. Poza zaburzeniami miesiączkowania i hiperandrogenizmem PCOS charakteryzuje obecność otyłości, zwłaszcza typu brzusznego. Prowadzącej do zaburzeń gospodarki węglowodanowej i lipidowej oraz zwiększa ryzyko rozwoju nadciśnienia tętniczego.
Profil zaburzeń przemiany materii kobiet z PCOS jest bardzo podobny do tych stwierdzanych w zespole metabolicznym (MS). Kluczowym czynnikiem sprawczym w obu tych zespołach jest insulinooporność i wynikająca z niej hiperinsulinemia, które w konsekwencji prowadzą do zaburzeń gospodarki węglowodanowej.
Rozpoznanie PCOS może więc wskazywać na zwiększone ryzyko rozwoju cukrzycy typu 2 i chorób układu sercowo-naczyniowego. Co sugerują wyniki badań przeprowadzonych w ostatnim dziesięcioleciu.
Leczenie farmakologiczne PCOS nie powinno więc jedynie koncentrować się na niwelowaniu objawów hiperandrogenemii i zaburzeń miesiączkowania. Ale również uwzględniać istniejące zaburzenia metaboliczne i zapobiegać ich konsekwencjom.
Leki poprawiające wrażliwość tkanek docelowych na działanie insuliny od dawna znajdują zastosowanie w leczeniu PCOS; zarówno w indukcji owulacji, jak i w uzyskaniu poprawy istniejących zaburzeń metabolicznych.
Leczeniem pierwszego rzutu zmniejszającym insulinooporność powinno być jednak zawsze postępowanie niefarmakologiczne. Polegające na redukcji masy ciała, zwiększeniu aktywności fizycznej i unikaniu produktów żywnościowych o wysokim indeksie glikemicznym.
Łysienie androgenowe
stanowi najczęstszą przyczynę utraty włosów u kobiet i mężczyzn. U osób z łysieniem androgenowym częściej stwierdza się zespół metaboliczny oraz obecność jego poszczególnych składowych. Takich jak nadciśnienie tętnicze, dyslipidemia, insulinooporność i otyłość trzewna.
Patomechanizm współwystępowania łysienia androgenowego i chorób sercowo-naczyniowych jest złożony. I obejmuje czynniki genetyczne (zwiększona wrażliwość na androgeny i aktywność 5α-reduktazy), hormonalne (zwiększone stężenie insuliny, aldosteronu, leptyny) oraz zapalne (cytokiny, wolne rodniki tlenowe).
Łysienie androgenowe – zwłaszcza rozpoczynające się przed 30. rokiem życia – uznano za niezależny czynnik ryzyka sercowo-naczyniowego. Kobiety i mężczyźni z androgenową utratą włosów powinni być okresowo monitorowani w celu poszukiwania innych czynników ryzyka. Aby jak najszybciej rozpocząć działania profilaktyczne.
Łysienie androgenowe – zwłaszcza rozpoczynające się przed 30. rokiem życia – uznano za niezależny czynnik ryzyka sercowo-naczyniowego.
Zdjęcie 2 (prawa). Nawrotowe stany grzybicze u pacjenta z cukrzycą typu 2/archiwum własne autorki
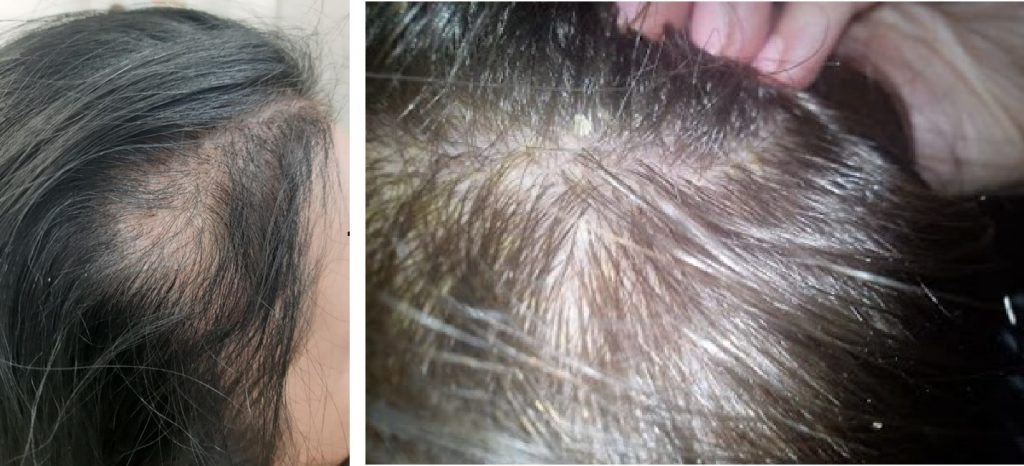
W przypadku osób z insulinoopornością w trichoskopii obserwujemy cechy łysienia androgenowego, tzn. miniaturyzację mieszków włosowych (zdjęcie 1).
W przypadku wysokiego stężenia insuliny zauważamy również większą konwersję testosteronu do DHT. Dlatego też rozpoznając łysienie androgenowe warto również sprawdzić poziom glukozy oraz poziom insuliny.
Utrzymujący się w organizmie podwyższony poziom glukozy może być również przyczyną nawracających stanów zapalnych w obrębie skóry głowy – zarówno o charakterze bakteryjnym jak i grzybiczym (zdjęcie 2).
Jeżeli zakażenia, pomimo leczenia powracają warto podpowiedzieć klientowi, aby sprawdzić poziom glukozy (minimum 2 niezależne pomiary) lub skonsultował się z diabetologiem.
dr n. med. Marta Bednarek
Absolwentka Gdańskiego Uniwersytetu Medycznego, trycholog, członek ICATA, szkoleniowiec, współtwórczyni Gdańskiej Akademii Trychologii Praktycznej. Prowadząca indywidualną praktykę trychologiczną w Gdańsku.













