Co znajdziesz w artykule?
Gościem w studio Aesthetic Business dziś prof. Centrum Medycznego Kształcenia Podyplomowego dr hab. n. med. Michał Lew-Starowicz. Wybitny specjalista w dziedzinie psychiatrii oraz seksuolog kliniczny, psychoterapeuta, specjalista medycyny seksualnej i superwizor Polskiego Towarzystwa Seksuologicznego. Dzisiejszym tematem jest połączenie psychiatrii z medycyną estetyczną, które jest niezwykłą zagadką. Czyli dermatillomania – to jest nasz temat.
rozmawiała dr n. med. Izabela Załęska
Panie profesorze, chciałabym, abyśmy o tej jednostce chorobowej mogli dowiedzieć się więcej. Proszę wyjaśnić ten problem. Czym jest ta jednostka chorobowa?
– Można powiedzieć, że poruszamy się dziś w obszarze dermopsychiatrii czy dermatopsychiatrii, czyli powiązania psychiatrii z dermatologią. Takich mariaży różnych dyscyplin medycznych jest wiele i powstają na styku pracy różnych specjalistów. I każdemu specjaliście będzie przysparzał pewnych problemów.
Jeżeli mówimy o dermatillomani, to mówimy o takim zaburzeniu, które współcześnie rozumie się pod parasolem szerzej pojętych zaburzeń obsesyjno-kompulsywnych i powiązanych. Tak to w tej chwili się rozumie.
I nawet w najnowszej klasyfikacji Światowej Organizacji Zdrowia już pojawiło się może nie nazwane konkretnie jako dermatillomania jako jedno jedyne, lecz jako grupa takich zaburzeń. One są określone jako bodyfocus repetition behawior disorder, czyli powtarzalne zachowania patologiczne, które są skoncentrowane na ciele. I w tym przypadku mówimy o takim zaburzeniu, które polega na skubaniu skóry – tak najczęściej się to tłumaczy. Skin pink disorder też się czasami mówi.
Przy czym nie zawsze to musi być sensu stricte skubanie. Czasami to przyjmuje formę skubania rękami, palcami czy paznokciami… Czasami przy użyciu jakiegoś narzędzia, na przykład pęsety czy innego urządzenia, ale może też mieć formę szczypania czy silnego ocierania częścią ciała. Generalnie najczęściej ma taką formę skubania i w tym tkwi problem.
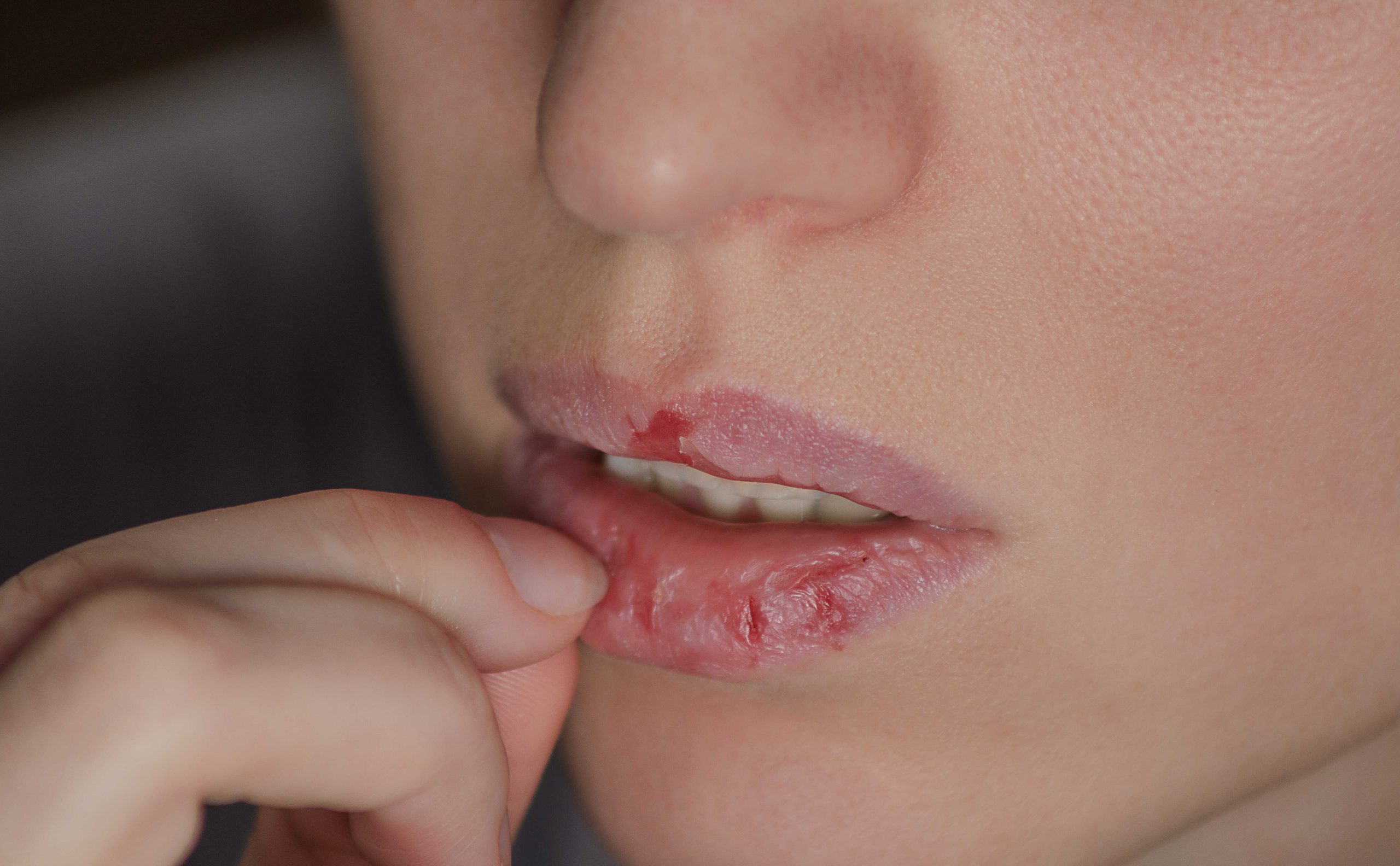
Jest nasilony i związany po pierwsze z subiektywnym poczuciem cierpienia. Czyli jest to problemem dla pacjenta. Ale zazwyczaj to, co się obserwuje, że konsekwencją tego zaburzenia są wyraźne uszkodzenia skóry. Najczęściej są to po prostu rany, mikrouszkodzenia, często związane z nadkażeniami bakteryjnymi. Może się rozwijać nawet w skrajnych sytuacjach uogólnione zakażenie czy zakażenie tkanek powierzchownych.
I oczywiście efekt estetyczny tego jest bardzo istotny, ponieważ w miejscu tych ranek czy nadkażeń pojawiają się strupki, ale później często też blizny. Pojawiają się zmiany skórne, które są widoczne. Trochę można porównać jak u niektórych osób po wieloletnich problemach z trądzikiem, gdzie mogą powstawać blizny i nierówna powierzchnia skóry.
Panie profesorze, pytam o to, bo to ważny temat, gdyż poruszamy się również w Aesthetic Business w obszarze estetyki. Jest to o tyle ważny temat, że nie ukrywam z takimi pacjentami spotykamy się w gabinetach medycyny estetycznej, w gabinetach kosmetologii. Sama taką sposobność miałam, kiedy pacjentka zgłasza się na przykład właśnie z problemem blizn, jednocześnie nie przyznając się, że na taką chorobę cierpi. Czy jesteśmy w stanie w jakikolwiek sposób rozpoznać tę jednostkę chorobową u pacjentki?
– Tak. Jestem przekonany, że osoby, które pracują w obszarze medycyny estetycznej czy zajmują się różnymi problemami skórnymi, czy pracują jako dermatolodzy, siłą rzeczy muszą się spotykać z takimi pacjentami. Wskazują też na to szacunki statystyczne. Ogólne wydaje się, że w całym społeczeństwie jest między 1 a 2% osób, które doświadczają tego typu zaburzeń. W gabinetach dermatologii czy medycyny estetycznej te ilości mogą siłą rzeczy wzrastać do kilku czy nawet 10% – w niektórych szacunkach tak się wydaje. Prawdopodobnie do każdej osoby, która dłuższy czas pracuje w takich gabinetach tego typu pacjenci trafiają.
Co może być charakterystyczne? Oczywiście są to charakterystyczne zmiany skórne, które mogą przywodzić na myśl to, że są związane z samouszkodzeniem skóry. Chociaż nie zawsze jest to praktykowane jako forma świadomego szkodzenia sobie skóry czy zadawania bólu. Jest to jeden z możliwych scenariuszy. Ale jest to coś, co może być charakterystyczne…
Zwykle są to osoby, które robią to regularnie, robią to często, robią to w powtarzalny sposób, niekoniecznie cały czas z tą samą intensywnością. Tego typu zachowania mogą się okresowo nasilać, okresowo słabnąć. Taki pacjent będzie miał zazwyczaj zmiany skórne na różnych etapach gojenia się. To znaczy mogą być między takimi świeżymi zmianami, strupkami, po bliznę czy ślady po wieloletnim skubaniu skóry czy mikrourazach.
To jest jedna rzecz. Druga jako grupa zaburzeń obsesyjno-kompulsywnych, to tego typu zaburzenia mieszczą się w takim spektrum szerzej pojętych zaburzeń lękowych. Ponieważ zaburzenia obsesyjno-kompulsywne to też zaburzenia związane z lękiem. One też często współistnieją w ogóle z innymi zaburzeniami lękowymi; ze zmianami nastrojów, w szczególności tymi zaburzeniami lękowymi. Można więc powiedzieć, że pacjent z takimi dolegliwościami w mniejszym lub większym stopniu jest pacjentem z lękiem. Z pewną dużą wrażliwością emocjonalną czy nadwrażliwością i często sygnały tego typu trudności mogą się pojawiać.
Oczywiście tym prędzej się o nich dowiemy, im będziemy bardziej wnikliwie zbierać wywiad o takim pacjencie.
Panie, doktorze, a jak leczyć, jak Pan leczy takich pacjentów?
– Tego typu pacjenci najczęściej trafiają do gabinetu psychiatry nie tylko i wyłącznie ze skargami dotyczącymi dermatillomanii, chociaż tacy się również zdarzają. Ale bardzo często są to właśnie osoby, które mówią o występowaniu różnych zaburzeń lękowych. Czy na przykład zaburzeń obsesyjno- kompulsywnych, lęku uogólnionego, zaburzenia z napadami lęku. Czy też trafiają w sytuacji jakiejś kompensacji w trudniejszym momencie życia. I wśród różnych problemów, na przykład zmian nastroju czy nie radzenia sobie z napięciami również wymieniają tego typu zachowania.
Czy na przykład zaczyna im przeszkadzać kwestia estetyczna z tym związana. Czują, że nie radzą sobie z problemem i wstydzą się w miejscu pracy czy na uczelni tego, że mają takie zmiany na ciele. W przypadku dzieci oczywiście też problem w szkole.
Też bardzo często osoby ukrywają tego typu zmiany na skórze. One są także w takich charakterystycznych miejscach, zazwyczaj tam, gdzie pacjent sięga. O to pytają też, jak to rozpoznawać. Najczęściej tych zmian nie znajdziemy gdzieś na plecach, między łopatkami…
Bo pacjent tam nie dosięgnie…
– Tak jest, natomiast najczęściej jest to klatka piersiowa, ręce, dalej od dłoni najczęściej, ale dłonie też mogą być czy na przykład na nogach. Albo w skrajnej sytuacji również na twarzy to może być, co jest szczególnie uciążliwe dla pacjenta.
I teraz dalej… jak leczyć? W przypadku tego typu zaburzeń postępujemy właściwie tak, jak postępuje się z pacjentami w spektrum zaburzeń lękowych czy deregulacji emocji. Czyli taki pacjent z założenia powinien być pokierowany na psychoterapię. Najwięcej dowodów dotyczy zastosowania terapii poznawczo-behawioralnej, bądź behawioralnych metod w leczeniu tego typu pacjentów.
Równolegle i bardzo często w takim skojarzonym modelu leczenia stosuje się leki z grupy leków przeciwdepresyjnych. Najczęściej to są leki działające na układ serotoninergiczny, najczęściej selektywne inhibitory zwrotnego wychwytu serotoniny. W różnych innych sytuacjach mogą być to też różne inne grupy leków. To też zależy od współistniejących problemów emocjonalnych pacjenta. I to są takie podstawowe metody leczenia.
Poza tym są takie badania i właściwie też takie inicjatywy badawcze, żeby tworzyć dla pacjentów z tego typu problemem na przykład różne rodzaje okryć czy ubrań. Takich na przykład w rodzaju opatrunków biologicznych zakrywających części ciała, powodujących, że mniejsze jest ryzyko powstania zakażeń. Różnego rodzaju środki działające przeciw zakażeniom, kryjące czy osłaniające, powodujące, że pacjentowi może trudniej jest się już uszkodzić czy trudniej dochodzi do różnych powikłań.
No i wreszcie tego typu pacjenci mogą również wymagać już stricte też pomocy w zakresie medycyny estetycznej. Czyli usuwania śladów konsekwencji tych uszkodzeń skóry. Ale to ma sens w praktyce, jeżeli również jesteśmy w stanie kontrolować, zacząć kontrolować te zachowania pacjenta. Ponieważ wykonywanie różnego rodzaju zabiegów – po których zresztą też nawet może wzrastać ryzyko nadkażenia, jeżeli pacjent nie przestrzega odpowiedniego reżimu higienicznego i przede wszystkim nie zaniechał tych zachowań – efekt może dać właściwie przeciwskuteczny. Dlatego powinno to być skoordynowane działanie.
Panie profesorze, czyli mówiąc krótko bez wdrożenia pomocy psychiatrycznej, bez wdrożenia leczenia psychiatrycznego, psychoterapeuty ewentualne zabiegi w dziedzinie medycyny estetycznej nie powinny być wdrażane? Bo pacjent sobie może mówiąc krótko zrobić więcej krzywdy.
– Tak, tak zdecydowanie! Dlatego też pewnym wyzwaniem może być sytuacja, kiedy pacjent zgłasza się po różne zabiegi medycyny estetycznej, nie za bardzo mając krytyczny wgląd w to, co robi ze swoim ciałem. Czy coś się u niego dzieje i nie za bardzo chcąc leczyć ten problem pierwotny. Natomiast pacjentom z tego typu problemem bardzo często jednak sprawia to znaczny dyskomfort. Mają poczucie utraty kontroli, ponieważ bardzo często też próbują się powstrzymać.
Takie zaburzenie też może przebiegać w sposób bardziej świadomy. Taki, że jest wyuczony trochę sposób radzenia sobie pacjenta z trudnymi emocjonalnie sytuacjami, z napięciem emocjonalnym. Czyli trochę takie kontrolowane zadawanie bólu czy czasem nawet w taki bardzo kompulsywny sposób to skubanie może przebiegać, w sposób bardzo metodyczny. Taki, że właśnie w określonych miejscach, w określonej sekwencji, z przygotowaniem odpowiedniego narzędzia.
Ale czasem u niektórych zaczyna to się w ogóle wymykać spod kontroli świadomej. W tym sensie, że pacjent orientuje się w którymś momencie, że dokonał iluś tego typu mikrouszkodzeń skóry przez to skubanie nie kontrolując, że to w ogóle robi na przykład w czasie wykonywania jakiejś innej czynności. Czytania, oglądania telewizji, robienia czegoś innego… Tak, że to może być też taki przebieg.
I to również nieraz bywa połączone z innymi zachowaniami, które też się mieszczą w tej grupie – o której wspomniałem – którą teraz się już właściwie klasyfikuje jako osobne zaburzenie. Czyli tych powtarzalnych zaburzeń skoncentrowanych na ciele – bodyfocus repetition behawior disorder. Najczęściej są to takie zachowania powiązane jak na przykład gryzienie, przeżuwanie języka czy skubanie również włosów, wyrywanie włosów. To też bywa bardzo duży problem, bo również mogą się pojawiać ogniska ubytków włosów. Tu nie chodzi o łysienie, bardziej usuwanie włosów.
I też jednym z sygnałów, że ktoś ma tego typu problem są nie tylko zmiany skórne, ale też warto u takiego pacjenta czy pacjentki zobaczyć, jak wygląda stan włosów? Jak wygląda stan jamy ustnej? To może być też przygryzanie warg, przygryzanie policzków czy przygryzanie języka.
Ciekawe, Panie profesorze, bo ta trichoteiromania rzeczywiście też jest dość znana i obserwujemy to u pacjentów. Ale proszę powiedzieć: podobne jednostki, które możemy zaobserwować ewentualnie w gabinetach medycyny estetycznej, kosmetologicznych, które wykluczałyby pacjentów z zabiegów estetycznych, które Panu profesorowi teraz by przyszły do głowy?
– Z tym wykluczały, oczywiście… Trzeba być uważnym na i bezkrytycznie nie wykonywać tych zabiegów. Natomiast u pacjenta chociażby z dermatillomanią, który już jest w terapii, stosuje leki, zdecydowanie lepiej kontroluje te zachowania pewne zabiegi mogą być nawet pomocne. Pod tym względem, że nawet wygładzenie powierzchni skóry może w mniejszy sposób pacjenta prowokować do takiej czynności skubania. Wtedy tak, zdecydowanie.
Ale przede wszystkim oczywiście ten pacjent musi najpierw otrzymać odpowiednią pomoc psychiatryczną i psychoterapeutyczną.
Zdecydowanie takim drugim zaburzeniem – zresztą klasyfikowanym w tej samej grupie zaburzeń jako szeroko pojęta grupa tych obsesyjno-kompulsywnych zaburzeń – jest dysmorfofobia czy body dysmorphic disorder, tak zwane. Polegające z kolei na tym, że taka osoba ma poczucie, że część jej ciała jest w jakiś sposób niekorzystny zmieniona, zniekształcona czy zmieniona chorobowo. I poszukuje usilnie sposobów na przywrócenie do takiego stanu, w jakim chciałaby, żeby to wyglądało.
To zresztą statystycznie patrząc bym obstawiał, że nawet jest jeszcze częstszym powodem wizyt w gabinetach medycyny estetycznej. Nawet częściej właśnie niż dermatillomania.
Zdecydowanie!
– No i to są osoby, które często poszukują też jeszcze bardziej poważnych zabiegów dotyczących ciała, jeszcze bardziej inwazyjnych. Akurat w przypadku dysmorfofobii one bardzo często dotyczą również skóry. Czyli przykładowo może to być poczucie, że różne zmiany, wykwity skórne są nadmierne. Czy na przykład niewielkie zmiany trądzikowe urastają u takiej osoby do takiego problemu, z którym sobie ta osoba zupełnie nie jest w stanie poradzić. Jest tym skrajnie zaabsorbowana i chce jakichś bardzo skrajnych rozwiązań.
Czy na przykład kształty i elementy symetrii twarzy czy kształt nosa jest takim jednym z częstszych elementów dysmorfofobii. Może to dotyczyć na przykład u kobiet również często wyglądu piersi, u mężczyzn wyglądu penisa. Ale i szeregu różnych innych części ciała. Czy to związanych z łysieniem…i tak dalej.
Charakterystyczne jest to, że widać tu taką bardzo dużą nadmiarowość, nieproporcjonalność. Taki pacjent jest skrajnie zaabsorbowany tym, właściwie obsesyjnie cały czas o tym myśli, sprawdza swój wygląd. Stąd też mówi się o tym, że to jest takie zaburzenie w grupie zaburzeń obsesyjno-kompulsywnych bardzo uporczywe. Sztywny sposób myślenia, będąc na granicy takich zaburzeń obrazu własnego ciała jaki spotykamy u osób z zaburzeniami jedzenia. Na przykład dla osób z anoreksją, którym może się wydawać, że ciągle są zbyt otyłe, a w rzeczywistości są bardzo wychudzone.
Tutaj w podobny sposób może mieć poczucie, że ta część ciała jest cały czas nieprawidłowa, mimo że naprawdę w kategoriach normy statystycznej nic jej nie dolega, bądź jest to jakoś bardzo nie istotne odchylenie. Czy też nawet może momentami osiągać taki poziom niemalże psychotyczny. Zresztą to zaburzenie obsesyjno-kompulsywne nawet się mówi, że te najcięższe formy mają już charakter wręcz psychotyczny, niepodlegający właściwie żadnej kontroli rozumu, dyskusji, możliwości urealnienia.
Taka osoba naprawdę sobie z tym nie radzi. I często po prostu tylko i wyłącznie bardzo usilnie dąży do tego, żeby dokonywać ingerencji w ciało.
Ciąg dalszy rozmowy TUTAJ