Kontynuujemy rozmowę z onkologiem klinicznym Markiem Kotlarskim, byłym członkiem interdyscyplinarnego zespołu zajmującego się leczeniem czerniaka w Szpitalu Klinicznym im. Heliodora Święcickiego UM w Poznaniu.
rozmawiała Barbara Kwiecińska-Kielczyk
Pierwsza część rozmowy TUTAJ

Co znajdziesz w artykule?
W poprzedniej części rozmowy przedstawił Pan główne zasady postępowanie, jeżeli chodzi o leczenie czerniaka. Ale chyba nie zawsze jest ono takie proste?..
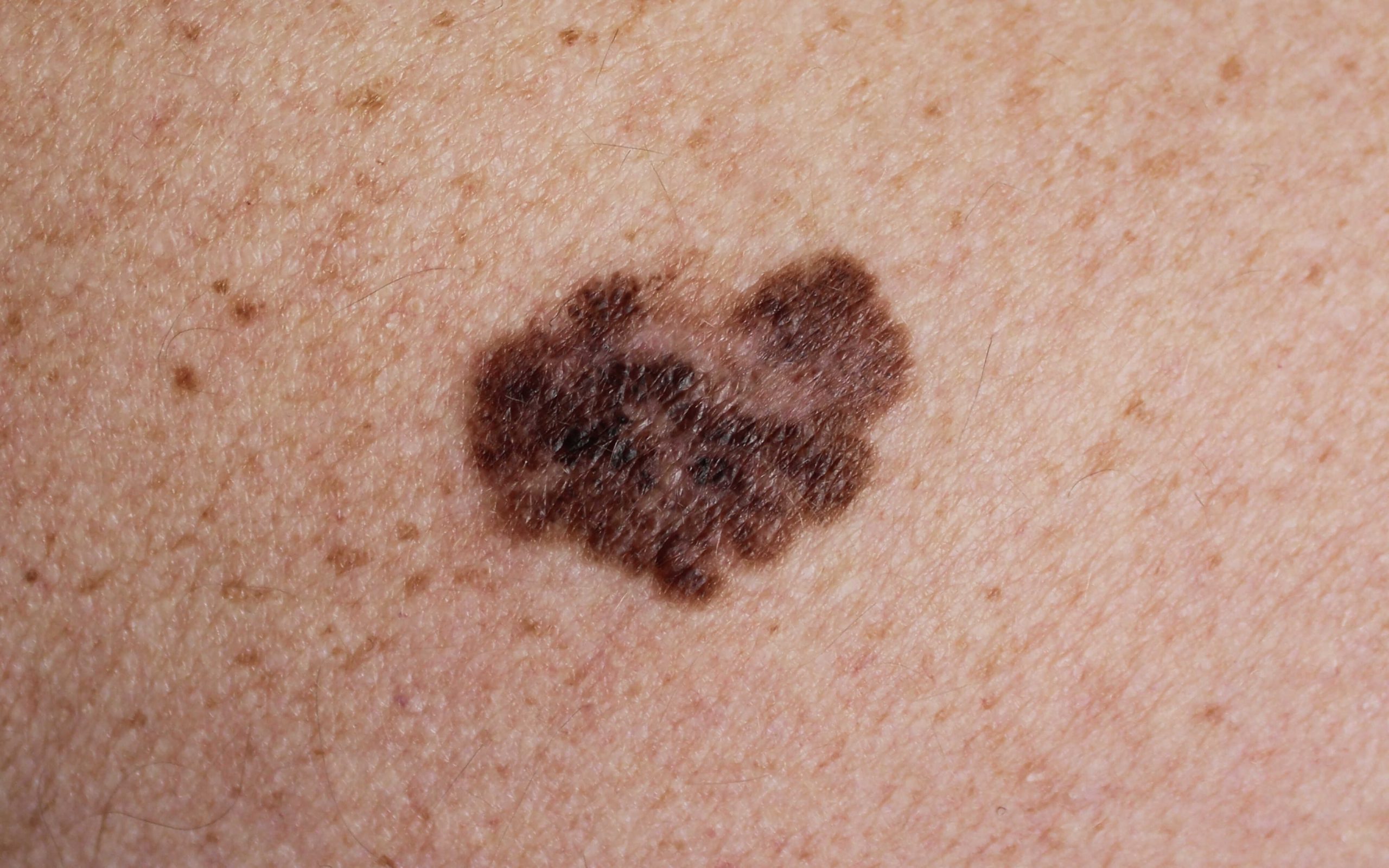
– Jeżeli zmiany nowotworowe wcześnie wykryjemy, to praktycznie możemy zakończyć sprawę na etapie jej wycięcia, albo ewentualnie pobrania węzłów. I to jest choroba na tym etapie w dużej mierze wyleczalna. Jest bardzo duża szansa na to, żeby taką osobę wyleczyć całkowicie z tej choroby. Dlatego bardzo ważne jest, żeby osoby ze zmianami podejrzanymi poddały je ocenie, żeby tego nie „hodować”.
Jeżeli ktoś ma zmianę, która się nie goi, sączy się z niej, powiększa się, to z tym się nie chodzi.
Panie doktorze, problem jest jednak chyba bardziej skomplikowany, skoro mówi się o interdyscyplinarności w leczeniu czerniaka. Zgodnie z zaleceniami Europejskiej Organizacji Onkologicznej bowiem, jak również polskich specjalistów w dziedzinie onkologii leczenie czerniaka ma mieć charakter kompleksowy, interdyscyplinarny. Wymaga udziału specjalistów z różnych dyscyplin medycznych. I zapewne dlatego w Poznaniu np. leczeniem zajmuje się Wielospecjalistyczny Szpital Kliniczny im. H. Święcickiego, a nie Wielkopolskie Centrum Onkologii? W kraju w sumie wytypowane są 24 wyspecjalizowane ośrodki do tego celu. Czym to jest podyktowane?
– To jest tak, że współcześnie idziemy w tę stronę, żeby w ogóle objąć nim nie tylko czerniaka. Świetnym przykładem jest rak piersi, bo tam jest dużo niuansów i leczenie może być mocno zróżnicowane. Chodzi o to żeby zerwać z podejściem, że mamy chorobę podzieloną na specjalności lekarskie. A bardziej starać się tę chorobę opanowywać w ramach jednostki chorobowej.
Dlaczego tak? Jeżeli mówimy o onkologii, to jest idea konsylium onkologicznego, przez które każdy pacjent w Polsce powinien przejść. Taki pacjent powinien trafić do konsylium jak ma już rozpoznanie i wiemy, że to jest nowotwór. W tym konsylium są specjaliści; jest onkolog kliniczny, chirurg-onkolog, laryngolog w przypadku np. nowotworów krtani, radioterapeuta, radiolog. I ten zespół ma zdecydować, jak to dalsze leczenie będzie postępować.
Dlaczego to jest bardzo ważne, że to był świetny pomysł, żeby tak zrobić? Dlatego, że leczenie nowotworu jest generalnie z założenia interdyscyplinarne. Nie tylko czerniaka, każdego innego też…
Mocno jest też zależne od danego ośrodka, jakie ma możliwości i tak dalej… I jeżeli to by była decyzja podejmowana na etapie na przykład chirurga, to czasami ta decyzja mogła by nie być optymalna. Bo chirurg oczywiście ma ten – jak to się śmiejemy…
Ciąg do skalpela?..
– To się nazywa odruch oko-skalpel… I to już abstrahując od czerniaka, tak jest bardzo często w mięsakach. Ważne jest więc, że to wycięcie musi być przemyślane, że nie można tak „widzimy zmianę, ciach wyciąć!” Musimy się zastanowić nad leczeniem uzupełniającym, czyli nad chemioterapią na przykład – po tym zabiegu, czasami też przed tym zabiegiem… Konsylium ma za zadanie stworzyć kompleksowy plan leczenia.
Bo metoda taka, że „do kogo trafi, na tego bęc” – jak to będzie radioterapeuta to naświetli, jak onkolog to chemia, jak chirurg to wytnie – jest nieoptymalna.
Stąd zaczęły być tworzone takie unity, czyli jednostki. Dlaczego tak jest?
– Bo okazuje się, że jest to optymalne leczenie. Najlepsze w takich miejscach, gdzie mamy unit od czerniaka, od raka piersi na przykład, od płuca… Gdzie jest zespół ludzi, który się tym zajmuje, którzy są ekspertami w tej dziedzinie. Którzy nie są od wszystkiego, tylko od bardzo konkretnej choroby, którzy mają ze sobą dobry kontakt…
Czyli są w stanie wykonać telefony, powiedzieć: Kazik, słuchaj, ja myślę, że tam trzeba chyba to naświetlić jeszcze, a nie tylko wyciąć… Którzy zapewniają kompleksowo leczenie tej choroby od A do Z. Każdy jest w stanie wypowiedzieć się merytorycznie i z ich udziałem możemy zbudować plan leczenia optymalnie jak tylko się da.
I stąd ten kierunek, że takie unity są tworzone. Nie tylko z czerniakiem, ale też raki piersi, mięsaki – generalnie unity powstają we wszystkich nowotworach. Pewne niuanse są ważne… Bardzo ważna jest nie tylko wiedza, ale i doświadczenie.
Dla przykładu w Klinice im. Heliodora Święcickiego w Poznaniu jest ten oddział specjalistyczny. Jacy specjaliści na nim pracują? Jak wygląda praca tego zespołu?
– To przede wszystkim jest grupa lekarzy, którzy się tym zajmują na co dzień i wiedzą, jak to robić. Standardem jest biopsja węzła wartownika, trzeba go znaleźć i trzeba też umieć to zrobić dobrze. Oczywiście podstawowe znaczenie ma również poszerzenie marginesów pierwotnego wycięcia zmiany.
Dalej oczywiście im bardziej proces nowotworowy jest zaawansowany, tym bardziej jesteśmy potrzebni my, onkolodzy kliniczni, czyli leczenie systemowe wchodzi w grę. Jak mamy chorobę na wczesnym etapie, to my jako onkolodzy kliniczni, czyli te osoby, które leczą za pomocą metod systemowych: immunoterapii oraz leczenia celowanego, to nie widzą pacjenta. Bo pacjent na wczesnym etapie ma tę zmianę tylko wyciętą. Ale jeżeli dochodzimy do tego etapu zaawansowania, gdzie leczenie systemowe jest podawane, to my mamy wtedy główny udział w leczeniu pacjenta.
Oczywiście możemy go też w każdej chwili skierować do naszych kolegów. Mamy z nimi dobry kontakt w tym zespole, tak, że w każdej chwili możemy uzyskać pomoc. Na przykład jeśli chodzi o biopsję jakieś podejrzanej zmiany. Dlatego, że czerniak ma to do siebie, że może on dawać późne wznowy.
Tak jak w raku jelita grubego większość wznów następuje do 3 lat po leczeniu radykalnym, jak przez te 3 lata nie ma wznowy, to można powiedzieć, że w dużej mierze jest ok. Tak w czerniaku czasami po 20 latach mamy wznowę.
I czasami na przykład mamy jakąś tajemniczą zmianę w kontrolnej tomografii… I musimy zrobić biopsję tej zmiany. Podstawowa zasada onkologii mówi: my nie leczymy bez wyniku histopatologicznego. Musimy wiedzieć co leczymy.
Zdarzają się sytuacje, że mamy współistniejący nowotwór na przykład. Też musimy wiedzieć co leczymy. Ktoś kto miał czerniaka w wieku 30 lat, a w wieku 40 miał raka jelita grubego… Jedno i drugie leczyliśmy radykalnie… A teraz ma lat 42 i ma zmiany przerzutowe w wątrobie, to co to jest?
Potrzebujemy, musimy mieć materiał, żeby móc dać to do oceny przez patomorfologa. To jest więc ten zespół, który jest na topie, jeżeli chodzi o najnowsze wytyczne. Bo jak się leczy wszystko, to nie zawsze się wtedy jest, że tak powiem up to date.
Jak wygląda natomiast leczenie systemowe, jeżeli już ono jest wymagane, konieczne?
– Systemowe leczenie wygląda tak, że w przypadku czerniaka mamy dwie ogólne kategorie leków, jakie stosujemy, plus chemioterapia. Kiedyś chemioterapia była standardem, przed wprowadzeniem immunoterapii, przed terapiami celowanymi. Ale problem chemioterapii w czerniaku jest taki, że i toksyczność jest wysoka i skuteczność jest niezadowalająca. Wymyślono więc immunoterapię.
Immunoterapia generalnie w nowotworach, bo nie jest tylko w czerniaku, działa w ten sposób, że ona aktywuje, pomaga limfocytom pacjenta w skutecznym rozpoznawaniu komórek nowotworowych i niszczeniu ich. Czyli immunoterapia jako taka nie ma działania bezpośrednio niszczącego komórki. Ona ma aktywować układ odpornościowy pacjenta.
Dlaczego tak jest? Bo okazuje się, że choroba nowotworowa to jest wypadek przy pracy układu odpornościowego można powiedzieć. Dlatego, że nasz układ odpornościowy chroni nas przed złośliwymi komórkami powstającymi w organizmie przez cały czas, na skutek powszechnie występujących czynników mutagennych. Nasze otoczenie generuje określone promieniowanie tła. Jak lecimy do Stanów Zjednoczonych, to zbieramy dawkę rzędu 0,08 mSv, co stanowi odpowiednik około 5-6 zdjęć rentgenowskich klatki piersiowej. Tomografię komputerową, którą zrobimy z uwagi na złamanie kończyny po wypadku na przykład to też jest określona dawka.
Plus jedzenie, plus…życie powoduje raka.
Życie to śmiertelna choroba…
– Można tak powiedzieć… I teraz jakbyśmy nie mieli mechanizmów kontroli tych komórek, to byśmy nie istnieli jako gatunek. Nasze życie byłoby niemożliwe. Bo ludzie by generowali nowotwory na tyle szybko, że nie istniałoby życie prawdopodobnie… przynajmniej organizmy wyższe.
Są dwa etapy, na których ta kontrola się odbywa. Pierwszym etapem jest kontrola cyklu komórkowego. Czyli jak dochodzi do mutacji – bo to wszystko się opiera na mutacjach genów – to mamy określone białka w każdej naszej komórce organizmu, które mają za zadanie powiedzieć: ok, stop, robimy przerwę, robimy kontrolę tego materiału czy ten nasz przepis na życie, ta nasza instrukcja obsługi komórki znajdująca się w jądrze komórkowym i zapisana w genach jest w porządku, czy nie.
Jeżeli nie jest w porządku, to naprawiamy i przywracamy zdolności podziałowe komórki. Komórka może się dalej dzielić. Jeżeli jest uszkodzona, że nie możemy tego naprawić, to musimy popełnić samobójstwo, niestety. I popełniamy dla dobra organizmu. Ta komórka wchodzi w proces apoptozy i ona ginie.

David A Litman/shutterstock.com
Uszkodzenie genów kontroli cyklu komórkowego jest kluczowym etapem powstawania nowotworu i dlatego na przykład TP53 jest zmutowany w około 50 procentach nowotworów.
Uszkodzenie w genach kontroli cyklu powoduje, że ta komórka traci zdolność do wglądu w te swoje – że tak powiem – genetyczne instrukcje obsługi i oceny, czy to nie jest uszkodzone, czy możemy się dalej dzielić. Ona się będzie dzielić mimo uszkodzeń.
Czyli mamy już jedną taką komórką przednowotworową, która zaczyna się nam intensywnie dzielić, mimo pewnych zmian w genach.
No i drugi etap tego wszystkiego, to jest ten etap gdzie komórka, która ma zmienione geny, zaczyna różnić się od swoich zdrowych towarzyszek, bo ma zmienione białka, które powstają dzięki instrukcjom ze zmienionego DNA.
Czyli jeżeli mamy zmutowane geny, mamy zmutowane białka, to to są już inne białka niż te, które są zdrowe. I nasz układ odpornościowy jest w stanie to rozpoznać i zniszczyć takie komórki – i to się dzieje jak my rozmawiamy. Teraz prawdopodobnie ileś tysięcy naszych komórek w czasie tego wywiadu przeszło ten proces i zostały odstrzelone. Po to żeby cały organizm mógł dalej żyć i funkcjonować.
Czyli nowotwór – już mi nawet nie chodzi o czerniaka, ogólnie rzecz ujmując – nowotwór jest wypadkiem przy pracy. Bo to znaczy, że on musiał gdzieś się przebić przez te mechanizmy kontroli. I też uniknąć układu odpornościowego, żeby móc rosnąć.
A immunoterapia ma za zadanie przywrócić tę kontrolę, tak?
– Umożliwia limfocytowi rozpoznawanie i niszczenie tych komórek, co powinny były zrobić na dzień dobry. Na etapie takiej pojedynczej komórki nowotworowej. To powinno być zakończone już wtedy.
I to jest immunoterapia. Leczenie bardzo dobre, bo znacznie mniej toksyczne niż klasyczna chemia. W czerniaku jest teraz standardem.
To jest jedna nasza odnoga i nasze możliwości. Drugą naszą odnogą i naszymi możliwościami są inhibitory szlaków sygnałowych, które pobudzają proliferację, czyli pobudzają podział komórkowy. Jest taki szlak, który składa się właśnie z białek RAS, BRAF, MEK, ERK. To są te białka – cały szlak sygnałowy – czyli jedno białko przekazuje sygnał kolejnemu i tak dalej… są jak taka kaskada.
No i mamy inhibitory tego szlaku. Inhibitory się stosuje w tandemie, czyli jednocześnie blokujemy BRAF i MEK.
Idea jest generalnie taka, że albo hamujemy szlak proliferacyjny, który nam prowadzi do podziałów komórek, albo nastawiamy limfocyty pacjenta na to, żeby wreszcie się wzięły do roboty i zrobiły porządek.
Z tych dwóch kategorii składa się podstawowe leczenie.
Mamy jeszcze chemię, ale współcześnie jest taką już troszeczkę, można powiedzieć, ostatnią nadzieją… Skuteczność nie jest wysoka, w przeciwieństwie do toksyczności, tak że to nie jest metoda pierwszego wyboru.
Czerniak – mimo jego zjadliwości – można wyleczyć. Jaka jest tego skala w Polsce a innych krajach? Z pogadanki prof. Piotra Rutkowskiego z Narodowego Instytutu Onkologii dowiedziałam się, że Australijczycy, którzy mają najbardziej niedostosowany fototyp skóry (blady) do warunków klimatycznych (intensywne nasłonecznienie) procentowo znacznie rzadziej umierają na czerniaka skóry niż Polacy. Bo są na to uwrażliwieni i przygotowani do tego, prawda?
– Możemy sobie wyobrazić, że osoby świadome zagrożenia będą na nie wyczulone, a interwencja będzie podejmowana szybko i na wczesnym etapie rozwoju choroby.
Może powiedzmy na początek jaki jest stopień wyleczalność generalnie i jak jest pod tym względem w Polsce?
– W Polsce, jak na całym świecie, jest to dramatycznie związane z zaawansowaniem choroby. Czyli wyleczenie może być rzędu prawie 100%, jeżeli mamy bardzo wczesny etap, na etapie resekcji zmiany z marginesem.
To na etapie tego niskiego poziomu naciekania, niskiego poziomu Breslow, skuteczność jest bardzo wysoka. No oczywiście na świecie nikt nie ma 100-procentowej wyleczalności.
A co nam mówi doświadczenie, praktyka, rzeczywistość w Polsce?
– Rzeczywistość mówi nam, że często trafiają pacjenci niestety z rozsiewem choroby! Gdzie generalnie trudno mówić o wyleczalności jako takiej. Nowoczesne leczenie daje nam czasami długotrwałe remisje, niemniej taki pacjent jest cały czas zagrożony progresją choroby. I tak na przykład, żeby daleko nie szukać, odsetek odpowiedzi na immunoterapię w czerniaku wynosi wtedy około 30%.
To są odpowiedzi długotrwałe, wieloletnie – jak są – ale to nie jest tak, że wszyscy nam odpowiedzą.
Jak w takim razie jest z tą świadomością naszych rodaków oraz w innych krajach?
– Świadomość ludności niestety jest cały czas niska. Systemy, które mamy są głęboko niewystarczające. Mamy profilaktykę wtórną raka jelita grubego, piersi, szyjki macicy – to są takie nasze polskie programy. One by działały – całkiem fajnie, bo są dobrze pomyślane – ale zgłaszalność jest rzędu 1/3 albo 25%, tak naprawdę.
Problemem przede wszystkim jest to, że sporo naszych rodaków wykazuje to podejście takie tradycyjne, że „jeszcze mi coś znajdą, że nie ma co…”
Tak, tak… lepiej umrzeć w nieświadomości…
– Albo na coś trzeba umrzeć… I tutaj trzeba powiedzieć, że te osoby, które stoją przed tym faktem – bo to nie jest wybór – przed faktem, to wcale nie mówią, że na coś trzeba umrzeć. Na coś trzeba umrzeć to mówią ci, którzy nie umierają. To jest ten problem… Ale strach generalnie przed diagnostyką jest duży wśród ludzi.
I to powoduje bardzo często, że to jest tak, że może minie, może przejdzie, może to jakaś zmiana jest niezwiązana, może to jest jakiś uraz, może się podrapałem…
Czyli z uświadamianiem mamy jeszcze bardzo dużo do zrobienia…
– Z uświadamianiem mamy dużo do zrobienia… tak, z taką czujnością onkologiczną… Problem leży też w tym, że nasz system jest mocno przeciążony w stosunku do potrzeb. I to też nam nie pomaga. Jeżeli mamy ten pierwszy etap, leczenia w poradni lekarza rodzinnego, który jest – wiadomo – przeciążony i niewydolny, bo wizyta często jest pięciominutowa, nie ma czasu na takie rzeczy…
Gdyby system był tak pomyślany, że jak przychodzi do lekarza POZ pacjent i ma – dla przykładu – niewydolność serca, bo chce być zbadany, oceniony, ma dostać recepty i tak dalej. Gdyby ten lekarz jeszcze dodatkowo go obejrzał szczegółowo, obejrzał skórę, zapytał o to i owo, to pewnie ta skuteczność byłaby wyższa. Bo bardzo często jest to kwestia rozmowy, tak naprawdę. Wiele można sobie wtedy uświadomić na podstawie dyskusji.
Ale na to nie mamy czasu jako lekarze, tutaj na oddziale też nie mamy na to czasu… Czyli świadomość raz, a wydolność systemu dwa…
I niestety robimy czasami program minimum, bo po prostu fizycznie inaczej się nie da! Bo jak mamy 10 minut na pacjenta, to my nie mamy czasu żeby realnie tego pacjenta dobrze ocenić. To są zawsze jakieś tam półśrodki…
To są te paradoksy, że człowiek czeka 2 lata na wizytę, na przykład do endokrynologa. Jak na nią wreszcie trafia, to „- dzień dobry panie Kowalski, jakie ma pan wyniki? – A takie i takie… – dobra, ok no to zwiększymy tutaj dawkę… do widzenia”.
Jakość opieki na tym cierpi. I to nawet nie chodzi o to, że moi koledzy, też ja na przykład, bo też przecież pracuję w poradni, mają jakieś niecne zamiary czy złe podejście. Tylko chodzi o fizyczną niemożliwość w danym przedziale czasowym, żeby zająć się sprawą w sposób kompleksowy. A bardzo często jest tak, że pacjent przychodzi z chorobą X, na którą się leczy, a w ostatniej chwili przy drzwiach mówi: – „a w sumie wie pan co, to tam jeszcze mam taką zmianę…” I jak ta wizyta jest tak krótka, to nawet nie zdąży się tego zbadać.
A naprawdę, czasami wydaje się w sytuacji post-factum, gdzie symptomatologia była taka, że ten pacjent mógł trafić wcześniej. Ale to połączenie tego naszego narodowego podejścia, że „przecież mi jeszcze jakąś chorobę znajdzie” z naszym niewydolnym systemem powoduje, że my diagnozujemy nowotwory późno. I to nie tylko czerniaka…
To może na zakończenie jeszcze poproszę Pana doktora o parę zdań o tym jak ten system działa w owej „kolizyjnej” z punktu widzenia fototypu skóry oraz klimatu Australii. Tak dla zobrazowania jak to może i powinno przebiegać.
– Kluczem do odpowiedzi jest „edukacja”. Zarówno lekarzy, jak i pacjentów. Tam nie ma żadnych magicznych metod, tam się po prostu czerniaka wcześnie diagnozuje. A to jest podstawowa sprawa!